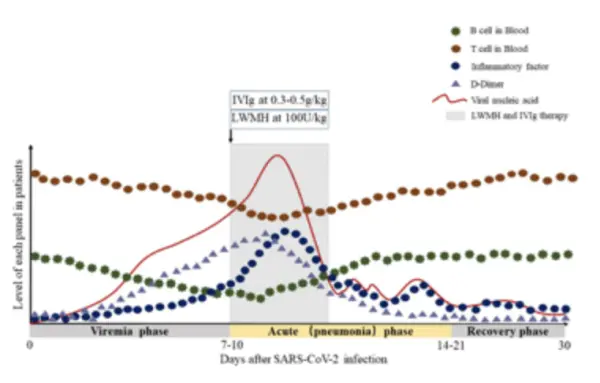
静脉注射人免疫球蛋白联合低分子肝素抗凝治疗或为COVID-19重症患者降低病死率带来曙光。这一结论来自国际期刊《EMI》3月20日在线发表的研究论文《Hypothesis for potential pathogenesis of SARS-CoV-2 infection——a review of immune changes in patients with viral pneumonia》。同时,论文首次探讨了新冠病毒潜在的发病机制,并将疾病过程总结为三期,即病毒血症期、肺炎期(急性期)、恢复期。论文通讯作者为北京协和医院感染内科李太生教授和曹玮副教授。“提高患者免疫功能和降低炎症因子风暴,是治疗新冠重症患者的两大关键环节。我们在临床中还观察到,新冠重症患者可发生弥散性血管内凝血。因此我们提出静脉注射人免疫球蛋白联合低分子肝素抗凝的治疗方案。”李太生介绍,静脉注射人免疫球蛋白推荐剂量为0.3~0.5g/(kg.d),疗程5天左右。皮下注射低分子肝素的推荐剂量为100U Kg/q12h,疗程3~5天。在北京协和医疗队所在的武汉同济大学中法新城院区ICU病房,该方案有效降低了重症患者病死率。
“启动这一治疗方案的时机很重要。”李太生特别指出,在疾病发展至肺炎期(急性期)期间,若出现淋巴细胞明显减少,炎症因子广泛升高,凝血指标出现异常,尤其是D-二聚体出现4倍升高的时候,就应实施该方案。
同时,研究团队根据已发表文献和患者的临床观察,提出了新冠病毒发病机制的假设。病毒最初通过黏膜,尤其是鼻黏膜和咽喉黏膜,然后通过呼吸道进入肺部。早期最常见的感染症状是发热和咳嗽。随后,病毒可能由肺部进入外周血,引起病毒血症。然后病毒会攻击表达ACE2的靶器官,如肺、心脏、肾脏、胃肠道等。在粪便样本中检测到的新冠病毒更有可能是因为病毒从肺部进入血液,然后从血液传播到肠道。患者从出现症状到发生急性呼吸窘迫综合征的中位时间约为8天。研究人员推测,病毒以这种方式开始第二次攻击,导致患者的病情在发病后约7至14天加重。
在感染过程中,疾病早期外周血白细胞计数正常或略低,患者可出现淋巴细胞减少。研究人员认为,B淋巴细胞减少可能发生在疾病的早期,这可能影响患者抗体的产生。在重症患者中,淋巴细胞明显减少。研究人员表示,患者的淋巴细胞是随着病情发展而逐渐减少的,但重症和危重症患者淋巴细胞明显减少的机制尚不清楚。此外,与以IL-6为主的疾病相关的炎症因子显著升高,也是发病后7-14天病情加重的另一表现。与存活者相比,死亡患者的中性粒细胞、D-二聚体、血尿素氮和肌酐水平更高。
基于上述推断,研究人员将疾病过程总结为三期:病毒血症期、肺炎期(急性期)、恢复期。同时提出,如果患者年龄较小,无其他合并基础疾病,则可以通过自身免疫能力的辅助下进入恢复期。如果患者年龄较大,合并基础疾病较多,则更有可能出现淋巴细胞明显降低,炎症因子明显升高,凝血相关指标异常而进入重症期。
“国际疫情流行趋势仍在不断扩大,如何管理目前的重症及危重症患者,进一步控制死亡人数,仍然是重中之重。”李太生表示,研究团队正在对既有发现进行进一步总结。此外,免疫系统改变一直是感染性疾病发生发展过程中的重要角色,为更好地了解、治疗、改善疾病预后等,应开展更多的COVID-19免疫研究。
(原标题 免疫球蛋白联合低分子肝素抗凝 或可降低新冠重症患者病死率)
(本文来自澎湃新闻,更多原创资讯请下载“澎湃新闻”APP)
 简体中文
简体中文